45岁的王先生,曾以为自己闯过了肺癌这道鬼门关,却没料到,一场“痊愈”的假象,藏着致命隐患。
2020年冬天,在体检时,王先生被查出右肺上叶有个0.6厘米的微小结节——比一粒米大不了多少。经过多学科会诊后,考虑为肺原位癌,随即做了右肺上叶楔形切除手术。
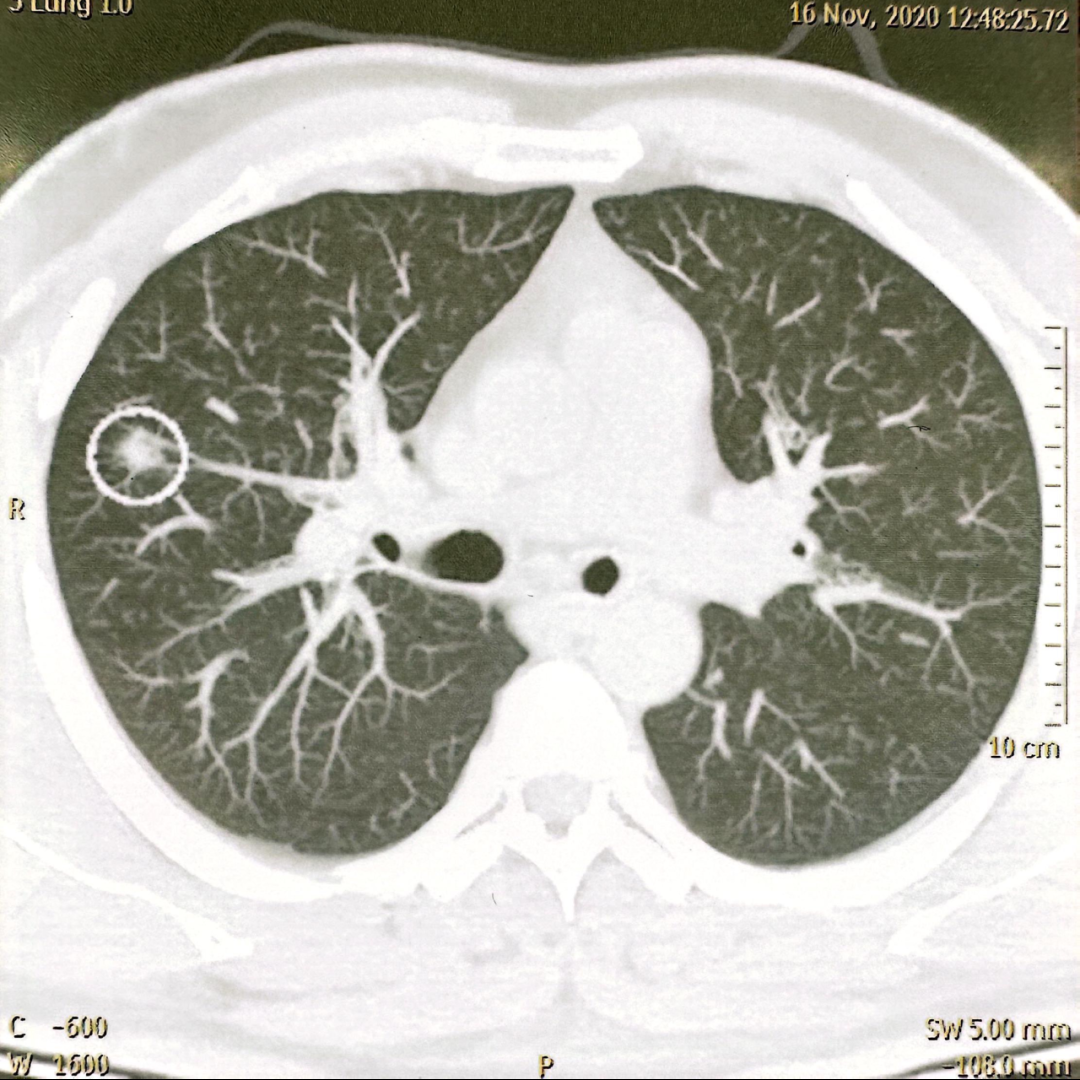
术后,病理显示为原位腺癌合并微浸润腺癌,医生温和地告知他,这属于极早期肺癌,手术切除后效果很好,治愈希望非常大。王先生悬着的心彻底放下,重新投入忙碌的工作与生活,渐渐忘了这场“小插曲”。
四年后,命运却给了他狠狠一击。2024年,王先生开始察觉身体不对劲。走几步路就喘,胸闷,有时候感觉气吸不进去。家人连忙带他复查,胸部CT显示,他的右肺门和当年手术的吻合口处,长出了软组织肿块,还伴有多发淋巴结转移。
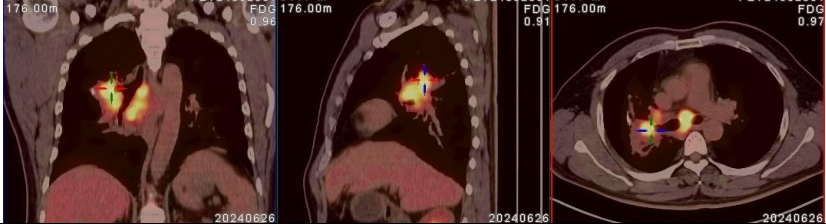
PET-CT进一步确诊,王先生为局部晚期肺癌。一家人又一次陷入了绝望……
一个细节,被一位有经验的大夫一眼看穿。
西安市人民医院(西安市第四医院)胸科病院张艰教授,凭借30余年深耕肺癌精准诊疗的经验,接手了这个棘手的病例。她没有急于下结论,而是重新拿起王先生四年前的肺部CT,反复研读后发现,那个看似不起眼的0.6厘米结节,可能是浸润性腺癌。
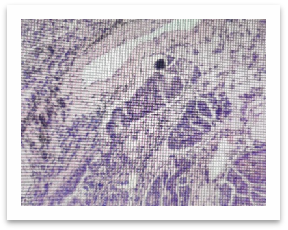

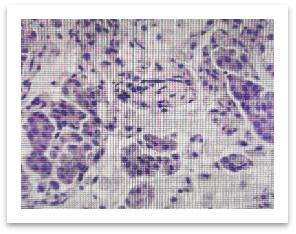

手术原始病理切片图
张艰教授团队当即决定,借出2020年手术的原始病理切片,重新读片。最终,病理复诊证实,当年的病灶为IA1期浸润性腺癌,含管状腺癌(70%)和恶性程度较高的微乳头状癌(30%)成分,还伴有气腔播散及少量脉管癌栓,这正是术后快速进展的关键。
意思就是这个癌细胞,从一开始就具备了“往外跑”的能力。这就是为什么,术后仅仅四年,它就进展成了局部晚期。
更大的谜团还在后面。王先生45岁,不吸烟,按理说肺鳞癌极少找上这样的人。可这次复发的病理报告写着:低分化鳞癌。
一个巨大的疑问摆在面前:4年前明明是腺癌,怎么现在变成了鳞癌?
张艰教授团队没有急着下结论,而是对王先生4年前第一次手术的肿瘤切片,重新做病理分析和免疫组化检测。结果发现,不是单纯的腺癌,里面混杂着鳞癌的成分。
明确了这一点之后,团队给他做了全面的基因检测。
王先生的肿瘤组织EML4-ALK融合突变(V3亚型)阳性——ALK融合被称为肺癌的“钻石突变”,靶向药效果通常很好,这种突变在肺鳞癌中发生率不足3%,极为罕见,存在这种基因突变可以说是不幸中的万幸。但麻烦的是,V3亚型是ALK融合里相对预后最差的一种。
同时肿瘤中还合并了TP53失活突变——这是一个“帮凶突变”,会让靶向药更容易耐药。
ALK融合本身的突变丰度不高——也就是说,即使有靶向药,能起效的肿瘤细胞比例也有限。这三个因素加在一起,让靶向治疗的路变得非常艰难。
那免疫治疗呢?这个患者PD-L1高表达(TPS 40%),看起来适合免疫治疗。但问题来了,存在EML4-ALK突变的人,用免疫治疗效果普遍很差,有效率不足5%。
通俗地讲靶向治疗——难;免疫治疗——基本没用。常规晚期肺癌的治疗路径,对王先生几乎堵死。
绝境之下,张艰教授团队决定:打破指南的局限。
多学科合作后,为王先生制定了一个“化疗联合三代ALK靶向药”的个体化方案,同时辅以放疗。治疗过程险象环生——放疗期间出现3度放射性食管炎,吃不下饭;接着又发生重度骨髓抑制,一度危及生命。但在团队精准对症和全力抢救下,王先生一次次转危为安。
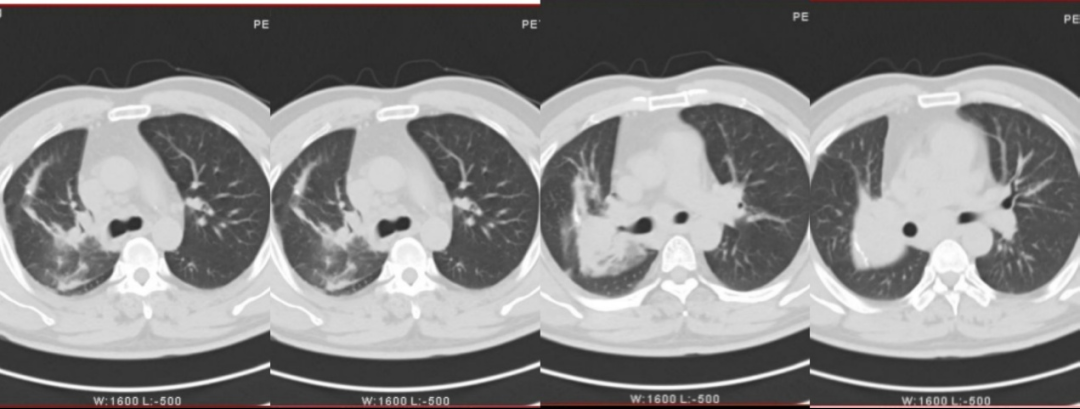
治疗前
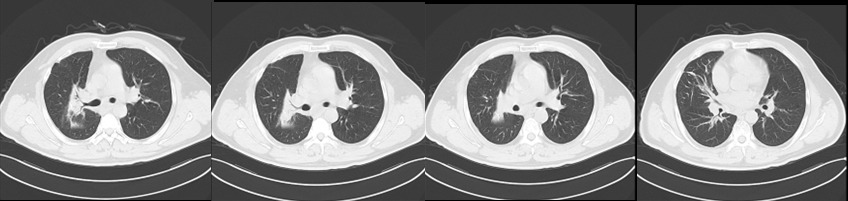
治疗后
两年过去了。最近一次复查胸部CT显示:原发病灶显著缩小,转移淋巴结持续消退。王先生恢复了正常生活,能走能跑,不再喘憋。
这是一个真实发生的国内罕见的病例,它的价值,不只是医学上的“奇迹”,张艰教授给大家留下四条沉甸甸的忠告:
1. 早期肺癌术后,绝不是一劳永逸。 一定要遵医嘱定期复查胸部CT,一次都不能省。
2. 肺癌会“变脸”。 腺癌可以转成鳞癌。如果复发或出现新结节,必须重新做病理和基因检测。
3. 不吸烟的中青年,也可能得肺癌。 肺癌早筛体检,不可省略。
4. 罕见突变病例,指南是底线,不是天花板。 个体化精准治疗,才是真正的出路。
张艰教授说:“这个案例,我们靠的是影像学的深度研判、基因分型的精准导航,以及每一步都不放弃的坚持。”王先生的命,是这样救回来的。愿每一位与肺癌交锋的朋友,都能在科学的指引下少走弯路,在医护的陪伴中倍感温暖,在不放弃的坚持里遇见转机。
编辑:戴婧