近日,西安医学院第一附属医院心血管内科二病区、介入诊疗科团队成功完成院内首例生物可降解房间隔缺损封堵器植入术。
此次手术是继可降解卵圆孔未闭(PFO)封堵术后,心血管内科团队引进的又一可降解新技术。此项技术的开展,标志着团队结构性心脏病介入治疗正式迈入“可降解、无残留”的新阶段,为区域心血管疾病诊疗技术高质量发展注入新动力。
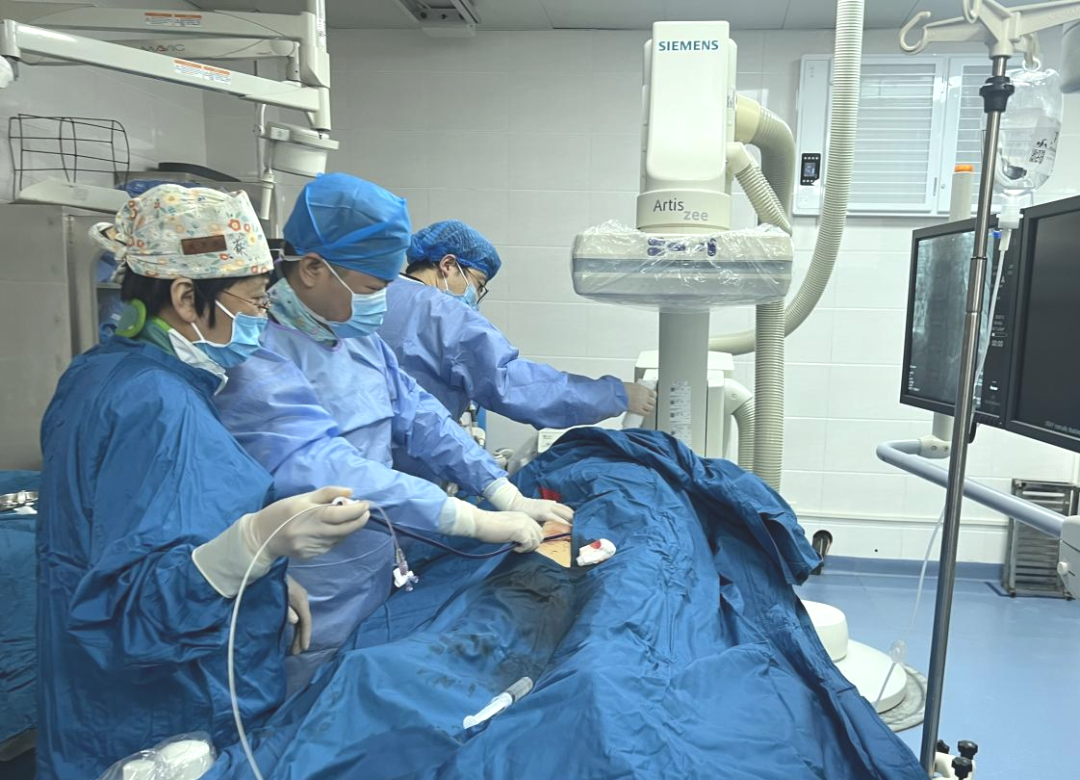
患者50余岁女性,以“间断胸闷、气短3月余”之主诉入院,曾于外院就诊检查发现“房间隔缺损”,未予处理。既往高尿酸血症、高甘油三酯血症、颈动脉硬化、脂肪肝病史。近期症状加重,为系统诊治至心血管内科就诊。
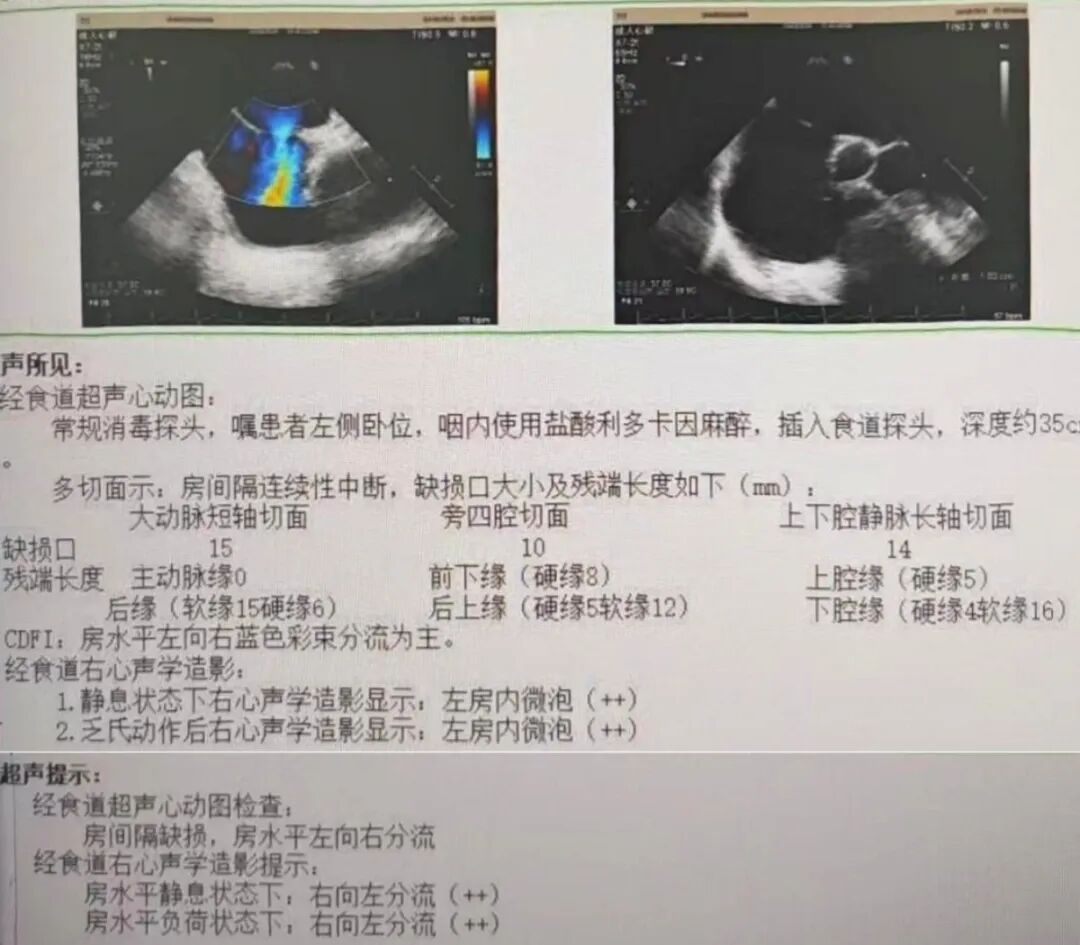
经过全面检查,经食道超声心动图提示,房间隔中部回声中断,房水平左向右分流;右心声学造影结果阳性(固有型,Ⅱ级),右向左分流。确诊先天性心脏病-房间隔缺损,介入封堵指征明显。
考虑到患者基础病情况复杂,传统金属封堵术虽能封堵缺损,但永久性异物植入潜在远期心律失常、血栓、过敏等并发症隐患,且患者对于体内异物终身留存较敏感。心血管内科团队综合评估讨论,并与患者及家属充分沟通病情及手术策略后,最终决定采用国际领先的生物可降解封堵技术,为其施行介入治疗。
手术当日,心血管内科团队提前制订周密介入方案。术中,团队经股静脉穿刺建立通路,将输送鞘管送达心脏房间隔缺损部位,精准释放可降解封堵器,整个操作在X线透视和超声心动图的引导下完成。患者全程无明显痛感,术后次日即下床活动。
可降解封堵器由医用高分子材料制成,植入心脏完成缺损封堵功能后,约1-2年内,完全降解为水和二氧化碳,被人体自然代谢吸收。最终,缺损部位由患者自身新生组织修复,体内无异物残留,实现从“病理解剖治愈”到“组织学治愈”的飞跃。
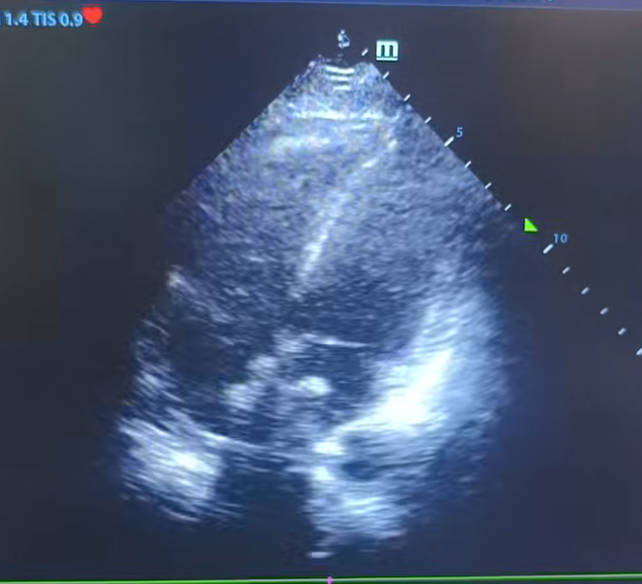
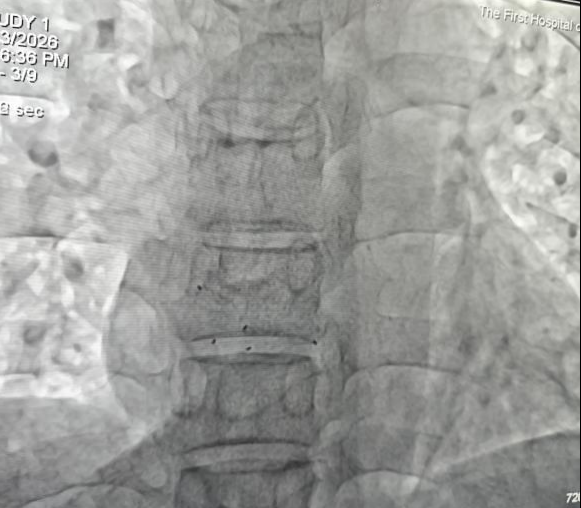
术后超声X线透视影像
生物可降解封堵技术应用优势及长远预后:
无异物留存:避免金属封堵器可能带来的远期未知风险,消除患者心理顾虑。
不影响未来检查治疗:不会对未来的核磁共振(MRI)等检查产生干扰,不影响其他心脏介入治疗;心脏组织完全自愈,恢复了更接近自然的生理状态,不影响未来其他左心介入房间隔穿刺操作。
介入创伤小更安全:手术过程与传统介入手术一样,仅需穿刺大腿根部血管,创伤极小。
房间隔缺损(Atrial Septal Defect, ASD)是常见的先天性心脏病,主要是胚胎期房间隔发育异常,第一房间隔及第二房间隔形成时有缺陷,房间隔连续中断留有孔洞,左心房和右心房之间有交通,从而出现心房水平的异常分流。
除较大缺损外,儿童时期一般无症状,随着年龄增长,症状逐渐显现,初期症状隐匿,但长期可引发肺动脉高压、心律失常甚至心力衰竭。
症状表现:活动后疲劳、气短:因心脏负荷增加及肺血流量增多;心悸、胸闷:与心律失常或心脏扩大相关;反复呼吸道感染:多见于婴幼儿;严重者出现肺动脉高压,甚至右心衰竭。
诊断与治疗:
诊断:心脏超声(可明确缺损大小、位置)、心电图、胸部X线等。
治疗:开胸修补术,用于复杂缺损或合并其他心脏畸形,需体外循环支持。介入封堵术,通过导管植入封堵器闭合缺损,适用于继发孔型且解剖条件合适的患者。近年来可降解封堵器的应用进一步减少金属异物留存风险,尤其适合中青年患者及金属过敏患者。
房间隔缺损的诊疗已进入微创化、个体化时代,早期发现与科学干预是改善预后的关键。
编辑:孙洁